La medicina del dolore è una branca medica specialistica che cura il dolore come malattia e non solo come sintomo. Il dolore è una manifestazione di un danno al nostro fisico, prodotto da numerose cause, per esempio traumi, ustioni, infezioni, fratture etc.. In molti casi il dolore è presente anche senza una causa evidente o in assenza di danni al nostro organismo. Molto spesso, il dolore persiste anche quando si è curata la patologia che lo ha generato come, per esempio, dopo plastica inguinale per ernia o dopo discectomia per ernia discale. A volte il dolore può ripresentarsi dopo un temporaneo periodo di benessere. In questi casi il dolore diventa una malattia a sé stante, persistente e/o cronica, con importanti risvolti psichici e affettivi e invalidante in molti casi.
La cura del dolore e rivolta a tutti i pazienti per i quali il dolore è diventato la caratteristica principale del loro stato di salute. Possiamo distinguere, anche se non deve essere la distinzione limitante, alcune grandi categorie di patologia dolore a cui va l’attenzione del nostro ambulatorio:
- Mal di schiena, di origine muscolare, articolare (artrosi vertebrale), per ernia del disco e dopo chirurgia vertebrale
- Sciatalgia
- Dolore cervicale e brachiale
- Dolore alle grandi articolazioni, anca, ginocchio e spalla
- Cefalee
- Dolore da ipoperfusione degli arti inferiori e superiori (dolore da cattiva circolazione)
- Dolore da danno nervoso (Herpes Zoster, trigemino, deafferentazione nervosa
Queste tipologie di algie ed altre, in passato definite, impropriamente, dolore benigno, per differenziarle dal dolore oncologico, trovano risposte e trattamenti dallo specialista di terapia del dolore.
L’importanza della diagnosi patogenetica del dolore è fondamentale per la corretta scelta terapeutica e la messa a punto di nuove metodiche di cura. Nel 1998 Wolf C.J. ed altri eminenti Algologi , in una Consensus Conference (PAIN editoriale) definirono il concetto che la terapia analgesica ottimale è quella che contrasta i meccanismi di produzione del dolore, quindi la scelta terapeutica dev’essere subordinata alla diagnosi che identifica quei meccanismi ed alla conoscenza dei mezzi per contrastarli. Dopo 12 anni da questo editoriale si comincia solo ora a capire che il dolore persistente non può essere affidato alle cure palliative e che esiste una sostanziale differenza tra questa disciplina e la Medicina del Dolore. Una diagnosi patogenetica del dolore è indispensabile per un’efficace terapia, ma, purtroppo, non sempre ad essa viene attribuito il valore che le spetta.
La distinzione in dolore nocicettivo, disnocicettivo e non nocicettivo non ha una valenza semantica ma prognostica e terapeutica. Cosa altrettanto importante è che la medicina del dolore non è una branca a sé stante, ma piuttosto una disciplina che coinvolge diverse figure professionali, che tramite una collaborazione integrata possono arrivare ad una cura efficace e duratura del dolore.
Pertanto specialisti quali Fisiatri, Neurochirurghi, Neurologi, Ortopedici, assieme al terapista del dolore, possono accompagnare il paziente attraverso un percorso, che, avendo alla base una diagnosi patogenetica del dolore, risolve in modo completo e soddisfacente la problematica.
Diversamente, si può creare il caso, purtroppo frequente, del paziente, che non avendo risolto il dolore, per esempio dopo un intervento chirurgico, viene abbandonato al suo destino, non essendo approfondita la diagnosi e quindi la cura del dolore stesso. La multidisciplinarietà rappresenta dunque la chiave vincente della medicina del dolore.
L’ambulatorio di terapia del dolore svolge la propria attività erogando varie prestazioni specialistiche.
1. Visite atte a determinare la diagnosi e la possibile cura del dolore
2. Trattamenti che riguardano direttamente la cura del dolore
I trattamenti sono numerosi e possono variare molto in complessità operativa.
Di seguito elenchiamo una serie di prestazioni attuabili ambulatorialmente.
– Cervicale
– Cervico brachialgia
– Dorsalgia
– Ernia discale
– Lombalgia e lombo-sciatalgia
– Nevralgie post-herpetica, trigeminale, occipitale
– Artitre reumatoide
– Contratture muscolari
– Fascite plantare
– Dolore alla spalla
– Epicondiliti (gomito del Tennista)
La laser terapia è un trattamento che consiste nel trattamento della zona infiammata con un raggio elettromagnetico. La luce laser è capace di stimolare i processi di guarigione grazie all’incremento dell’attività metabolica, alla vasodilatazione, all’incremento del calore locale, all’aumento del drenaggio linfatico.
In questo ambito ci sono varie metodiche:
1. Ossigeno-ozonoterapia sotto guida TC
2. Mesoterapia
3. Blocchinervosi periferici
4. Infiltrazione articolare eco guidata
5. Infiltrazione articolare rx guidata
6. Iniezioni epidurali
7. Infiltrazione delle faccette articolari rx guidata
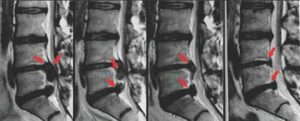
Evolversi dell’ernia discale dalla 1° alla 6° seduta con una applicazione settimanale. L’effetto curativo consiste in:
1. “Essiccare” l’ernia
2. Togliere l’infiammazione locale
3. Decontrarre la muscolatura
4. Intervenire anche su ernie già operate
VALUTAZIONE EFFETTUATA SU 7.253 CASI

Ricerca effettuata secondo i protocolli della Società Scientifica di Ossigeno Ozono Terapia presentati all’Istituto Superiore di Sanità.
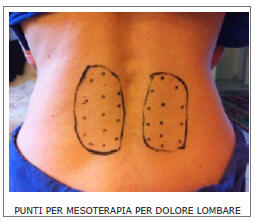
E’ un trattamento rapido, quasi indolore e per il quale non esistono limiti di età. Tale metodica è caratterizzata da piccole iniezioni di soluzione fisiologica associata a farmaci in quantità minima che determinano la riduzione completa o quasi del dolore in caso di patologie osteoarticolari (ad esempio lombalgie acute e croniche).
La M. può essere eseguita utilizzando i multiniettori (cioè piastre rotonde o rettangolari,
collegate ad una siringa, sulle quali si possono collocare dai 3 ai 18 aghi) oppure effettuando un certo numero di iniezioni singole. I farmaci, iniettati nella cute per mezzo di appositi aghi (aghi di Lebel), si distribuiscono nei tessuti sottostanti. Il vantaggio di tale tecnica consiste nel poter utilizzare ridotte dosi di principio attivo, che diffondono nei tessuti sottostanti l’inoculazione e persistono per più tempo rispetto alla via di somministrazione intramuscolare, con vantaggi quali un effetto prolungato nel tempo, un ridotto coinvolgimento di altri organi e riduzione del rischio di eventi avversi o effetti collaterali.
Le infiltrazioni riguardano in primo luogo la patologia periarticolare, tendinopatie (tendiniti infiammatorie calcificanti e no, tenosinoviti, tendiniti degenerative, tendinopatie traumatiche…), borsiti (acute o croniche), lesioni capsulari e dei ligamenti. Le infiltrazioni intra-articolari si impiegano preferibilmente nelle artriti infiammatorie (acute o croniche: per es. artriti microcristalline, reumatismi infiammatori cronici, anche l’artrosi, in certi casi può beneficiare delle infiltrazioni intra-articolari.
La terapia infiltrativa suppone una diagnosi precisa sia per l’esatta natura sia per la topografia della lesione da trattare. Per far sì che il trattamento si meno invasivo possibile, ma che sia applicato esattamente sulla parte da trattare utilizziamo strumenti come la scopia e l’ecografia.
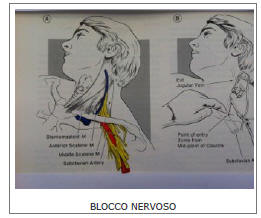
La metodica prevede l’iniezione terapeutica e/o diagnostica perineurale di anestetici locali per determinare il blocco antalgico del nervo, o del plesso nervoso che viene individuato come fonte del dolore neuropatico. Il sito d’iniezione viene individuato seguendo l’anatomia e i punti di repere che rendono possibile l’approccio al plesso o fascio nervoso da trattare. L’utilizzo di un neurostimolatore garantisce di non ledere il nervo ma nello stesso tempo di iniettare il farmaco nella fascia aponeurotica per ridurre al minimo la quantità utilizzata con maggior beneficio.
La tecnica eco guidata permette di individuare anche i fasci nervosi più piccoli e garantisce un miglior comfort al malato. Con queste tecniche si possono trattare i nervi periferici somatici e simpatici. Questa tecnica trova la sua indicazione principe nel trattamento del dolore da vasculopatia periferica, come la sindrome di Raynaud; nella diagnostica differenziale, per stabilire se un trattamento più radicale, come per esempio la termoablazione a radiofrequenza, potrebbe risultare efficace; nei casi in cui si renda necessario la manipolazione di un arto bloccato; nel trattamento di alcune forme di cefalea.
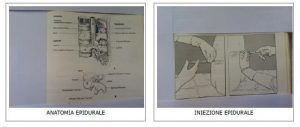
Lo spazio epidurale, compreso tra il ligamento giallo vertebrale e la dura madre, è uno spazio che varia cranio caudalmente da circa 1,5-2 mm fino a 5-6 mm a livello della prima vertebra lombare.
In questo spazio, con la tecnica che prevede l’inserimento di un ago di Tuohy di 18G, è possibile iniettare piccole quantità di anestetico locale o cortisonici. Questa tecnica rappresenta il primo approccio nel caso di lombo sciatalgie acute, senza deficit motorio.
Rimane il trattamento di elezione nel caso di nerve trunk pain.
Trattamento avanzato e di scelta nelle patologie dolorose dovute a dolore persistente, con componente neuropatica.
La Radiofrequenza può avvalersi di due tipi di metodica:
1. Radiofrequenza termo ablativa, con la quale si produce una termolesione di un nervo, o di una radice nervosa sensitiva, allo scopo di interrompere la trasmissione degli stimoli dolorosi, per esempio nelle nevralgie del trigemino e nella sindrome delle faccette articolari.
2. Radiofrequenza pulsata, nuova metodica messa a punto per garantire una maggior sicurezza e duttilità della metodica, per poter trattare nervi misti, sensitivo- motori, senza produrre termolesione, che in questi casi potrebbe comportare la perdita di funzione. Questa tecnica può essere applicata in tutti i casi in cui, dopo un blocco nervoso test, ci sia indicazione ad un trattamento che produca un effetto prolungato nel tempo, come nella sindrome della spalla congelata. Lombalgie croniche da irritazione delle faccette articolari; sindrome della spalla congelata; nevralgie di varia natura, come per esempio dopo infezione da herpes zoster, sono esempi di patologie che rispondono molto bene a questa procedura.
Ozonoterapia
sotto guida TC
L’ozonoterapia, indicata nel trattamento di ernie lombo-sacrali e/o cervicali consiste in iniezioni di una miscela di ossigeno ed ozono nei muscoli avvolgenti la vertebra erniata.
Il ciclo terapico consiste di 4-6 sedute (1 alla settimana). L’azione terapica riduce l’ernia vertebrale per “prosciugamento” e riduce l’infiammazione, soprattutto a livello dei nervi, causa spesso di forti dolori (nel caso di ernia cervicale il dolore si manifesta al livello di una delle due braccia).
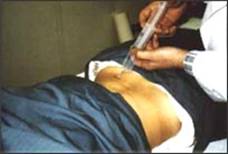
L’ozonoterapia, utilizzando una molecola naturale, priva di proteine, non può dare fenomeni di ipersensibilità e di allergia al contrario dei farmaci. Non ha controindicazioni e per la cura dell’ernia del disco e dell’artrosi cervicale è una tecnica poco dolorosa.
L’infiltrazione viene effettuata iniettando 10cc di miscela gassosa O2-O3 a 20 microgrammi/ml per lato. Il punto di infiltrazione viene individuato attraverso alcune scansioni TAC in corrispondenza dello spazio interessato dove si trova l’ernia discale.
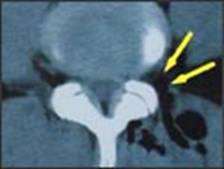
I meccanismi d’azione dell’ozono (O3) sono diversi a seconda delle modalità con le quali viene utilizzato. Il principale utilizzo dell’ozono per il trattamento del dolore vertebrale consiste nell’introduzione dello stesso per via intramuscolare mediante una siringa nella zona del dolore.
L’ozono medicale si utilizza per le sue proprietà antisettiche e per l’ossigenazione che provoca nei tessuti periferici; nel trattamento del dolore vertebrale alle sue azioni classiche sopra citate viene aggiunto il suo elevato potere antinfiammatorio decongestionante ed analgesico. L’azione dell’ozono è dovuta al suo potere ossidante che quando agisce sui doppi legami del carbonio negli acidi grassi insaturi provoca la formazione di perossidi.
Nel trattamento del dolore vertebrale questo provoca 2 importanti azioni: miglioramento dell’ossigenazione e della circolazione locale; azione antinfiammatoria ed analgesica locale.
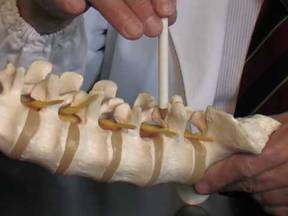
Nel caso dell’introduzione dell’ozono sotto controllo radiografico o TC per il trattamento del conflitto radicolare (sciatalgia, dolore al braccio) il meccanismo d’azione proposto è diverso; si pensa infatti che l’azione dell’ozono in questi casi sia determinata dal suo potere ossidante; infatti una volta introdotto nel disco intervertebrale permette la liberazione d’acqua dai mucopolisaccaridi presenti nello stesso; la riduzione della concentrazione d’acqua determina quindi una diminuzione della pressione intradiscale ed una conseguente riduzione della compressione del disco sulla radice nervosa.
Il tipo di trattamento deve essere scelto dopo una visita del paziente ed una accurata valutazione degli esami radiologici dallo stesso praticati.
Il trattamento con l’ozono su pazienti selezionati presenta una alta percentuale di successo (dal 75% al 90% in casistiche differenti). Inoltre poiché molti pazienti presentano un risultato negativo all’intervento chirurgico (soprattutto quando non vengono rispettate le principali indicazioni per procedere allo stesso, sciatalgia paralizzante, ernia del disco espulsa) e visto che il 90% delle lombalgie-sciatalgie regrediscono con terapie conservative entro i 4 mesi, la terapia con l’ozono può essere considerata come una alternativa di trattamento. Questo concetto risulta ancora più valido se si tiene conto che è una metodica di facile attuazione e senza complicazioni.
Chiama il 0923 27 11 3 | Email info@multimedicatrapanese.it









